〒480-1195 愛知県長久手市岩作雁又1番地1
概要
パーキンソン病総合治療センターは、パーキンソン病および関連する運動障害疾患の診断と治療をワンストップで担う目的で開設されました。
治療の進歩によってパーキンソン病患者さんの寿命は飛躍的に長くなり、一般人口の方とそれほど変わらなくなっています。一方で、ふるえや動作の鈍さ、歩きにくさによる日常生活動作の不自由さは、必ずしも十分解消できていません。症状を抑えてなるべく不自由なく暮らすためには、薬剤を適切に組み合わせる必要があります。また、病状によっては脳深部刺激療法などのデバイス治療(医療機器を用いた治療)を適切なタイミングで組み合わせることが、よりよい経過をもたらします。
愛知医科大学病院では、多様な治療を個々の患者さんの病態に合わせて適切に用いるために、診療科を横断して専門医が取り組むセンターを発足させました。当センターでは、パーキンソン病を専門領域とする神経内科医と脳神経外科医が協力して診療にあたり、今後の医療技術の発展と共に、更に体制を強化して取り組んでいきます。
診療部門からのごあいさつ

部長 齋木 英資
加齢とともに発症するパーキンソン病の患者さんは、人口の高齢化と共に増加の一途を辿っています。一方で、実際には若くして発症する方も決して稀ではなく、むしろ社会生活への影響は若い患者さんの方がより深刻になる傾向があります。パーキンソン病はふるえや動作の鈍さを来たす病気なので、十分治療しないと手足の動きや体を動かす機能の障害が進んでしまい、生活が不自由になってしまいます。よりよく生きるためには早めの治療が勧められます。パーキンソン病の症状は個人差が非常に大きく、一人として同じ病状の患者さんはいらっしゃいません。パーキンソン病総合治療センターでは、多様なパーキンソン病患者さんを的確に診断し、病状や生活に合った治療を行う事を使命としており、必要に応じて薬物治療に脳深部刺激療法などのデバイス治療を組み合わせて総合的に治療していきます。
主な対象疾患
パーキンソン病、パーキンソン症候群
専門外来
パーキンソン病外来
| 担当者 | 齋木英資,田口宗太郎 |
|---|---|
| 受診方法 | 完全予約制です。他院からご紹介の方は医療連携を介して予約をお取りください。 |
| 診療日時 | 外来担当医表はこちら ※医師の担当日時(週・曜日)についてはこちらでご確認ください。 |
バーキンソン病について
パーキンソン病の概要

パーキンソン病は、脳の中のドパミンという情報を伝える物質を作る細胞(ドパミン神経細胞)が減ってしまうためにおこる病気です。ドパミンは体の動きの調節に関わっています。ドパミンが枯渇すると手足の震えや動作の鈍さ、歩きにくさ、前かがみ姿勢などの特有な症状が出現します。
ごく一部の患者さんでは遺伝の影響があることがわかっていますが、ほとんどのパーキンソン病患者さんの原因は不明です。例外なく進行する病気のため、年月とともに症状は進みます。無治療では生活が不自由になり、やがて介助も必要になってしまいます。
パーキンソン病の前触れ症状
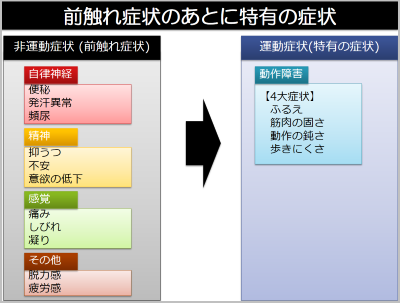
パーキンソン病ではふるえや動作の鈍さといった特有の症状の前から、体の動き以外の様々な前触れ症状が出現します。
- 自律神経症状:便秘、発汗異常、頻尿など
- 精神の変化:意欲の低下、抑うつ、不安
- 感覚症状:匂いがわかりづらい、手足の痛みやしびれ
- そのほか:疲れやすい、力が入りづらい感じ、凝った感じ
前触れ症状だけではどんな病気か特定できませんが、これらに続いて、ふるえや動作の鈍さ、歩きにくさが出現した場合にはパーキンソン病が疑われます。
また、パーキンソン病の症状は強いストレスの後に出やすいことがわかっています。ストレスが病気の原因になるわけではなく、強いストレスがきっかけとなって、脳の中で密かに進んでいたドパミン欠乏が表面化するためです。身内の方の不幸や病気、家庭・労働環境の変化などのあとに症状が出現することがよくみられます。
パーキンソン病と紛らわしい病気
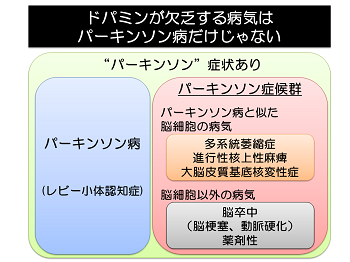
ドパミンが欠乏する病気はパーキンソン病だけではありません。ドパミンが欠乏していても、パーキンソン病ではない病気をまとめてパーキンソン症候群と呼びます。パーキンソン症候群には様々な病気が含まれますが、大きく分けて脳細胞の病気とそれ以外の病気があります。脳細胞以外の病気としては脳梗塞や薬剤性が含まれます。脳細胞の病気としては多系統萎縮症、進行性核上性麻痺、大脳皮質基底核変性症などがあります。
パーキンソン症候群はいずれもパーキンソン病と同様にドパミン欠乏による動きの鈍さや歩きにくさが生じます。また、多くの病気がパーキンソン病と同様に進行性です。脳梗塞は脳の画像で診断できますが、他のパーキンソン症候群を来たす病気はパーキンソン病と紛らわしく、専門医でもしばしば区別が困難です。一方で、経過や症状の進み具合は病気によって異なります。ドパミンの働きを補う薬物治療が使われるのは共通していますが、薬の量や使い方は異なります。
ふるえや動作の鈍さが出現してきた段階で、ドパミン欠乏の原因がパーキンソン病なのかそうでなくてパーキンソン症候群なのか、パーキンソン症候群であればその原因は何であるのかを確認することは、治療やその後の人生を考える上でとても大事なことです。
パーキンソン病とレビー小体認知症
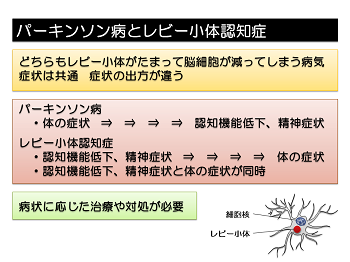
パーキンソン病ととても近い関係にある病気として、レビー小体認知症があります。「レビー小体」というのは脳細胞の中に生じる変化につけられた名前です。レビー小体が脳細胞の中に出現する病気はパーキンソン病とレビー小体認知症です。レビー小体認知症の主な症状は、認知機能の低下と幻覚妄想などの精神症状ですが、動作の鈍さや歩きにくさも同時に出現するか、後から出てきます。
パーキンソン病の患者さんでも病状が進行すると認知機能の低下や幻覚妄想症状が出やすくなります。実際、長い間のパーキンソン病患者さんの経過の良し悪しと大きく関係するのは認知機能であることがわかっています。
パーキンソン病とレビー小体認知症はどちらも「レビー小体」が関係していて、長い目で見た症状は共通点が多いことから、表裏一体の関係と考えられています。一方で、病気の始まり方や経過は異なるため、治療や生活上の対処は異なります。適切な治療のために、パーキンソン病の治療中には認知機能の定期的な点検が重要です。
パーキンソン病の診断

動作の鈍さや歩きにくさから脳内のドパミン欠乏はわかりますが、症状だけではその原因はわかりません。診断では常にパーキンソン病なのかパーキンソン症候群なのか、パーキンソン症候群であればその原因は何なのかが問題になります。パーキンソン病とパーキンソン症候群は特に初期では非常に区別が難しいことがあります。
脳の病気は他の内蔵の病気と違って内部をカメラで調べたり、細胞を取って調べるなどの直接的な方法をとるわけにはいきません。このため、画像検査やその他の検査、更には治療薬に対する症状の変化などをいくつも組み合わせて調べる必要があり、そのための国際的な診断基準が定められています。これらの検査は画一的に行うのではなく、患者さんの経過や症状、身体診察の結果に応じて進めていく必要があります。また、的確な診断のためには入院での検査が必要であり、詳しく検査を行う事によって客観的な結果を詳しく説明し、どのようにしたらよりよい生活になるか考えて頂くことが可能になります。
パーキンソン病の薬物治療
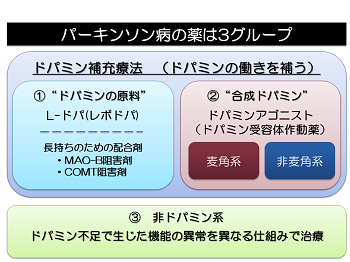
パーキンソン病はドパミンが欠乏して発症するため、治療は薬物でドパミンの機能を補うことが主体になります。治療薬はおおむね3種類に分類され、1)ドパミンの原料であるL-ドパ(レボドパ)、2)ドパミンの代わりになるドパミンアゴニスト、3)ドパミン欠乏による影響を間接的に治療する非ドパミン系薬になります。
最も効果が確実で安定しているのはL-ドパです。従来、L-ドパを早期から服用すると効果が短縮しやすいと考えられていたため、開始時期をなるべく後にしたり、少な目に服用することが推奨されていました。その後の研究の結果、服用開始時期とL-ドパの効果時間の間には関係ないことが判明し、L-ドパ治療は患者さんの運動機能を良好に保つことが明らかになりました。現在の診療ガイドラインでは大多数の患者さんで、L-ドパで治療を開始することが推奨されています。
ただし、L-ドパはもともと効果が短い薬物で初期の患者さんでも1日2~3回の服用が必要になります。また、特に若い患者さんが早期からたくさん服用するとジスキネジアと呼ばれる、身体が勝手に動いてゆれたり、くねくねしたりする症状が出やすくなってしまいます。この欠点を補うために用いられるのがドパミンアゴニストです。ドパミンアゴニストの症状改善効果は、L-ドパほどではありませんがジスキネジアは起こしづらく、1日1回服用で十分作用を発揮します。ドパミンアゴニストの欠点としては、眠気や吐き気などの副作用をL-ドパよりも起こしやすいことです。
非ドパミン系薬の症状改善効果は、ドパミンアゴニストよりも更に弱いものの、効果が長い薬物が多く、治療の安定化に役立ちます。薬物によってはL-ドパの効果を高めたり、L-ドパやアゴニストでは改善できない症状に効果を持ちます。比較的副作用が少ない薬が多いのも非ドパミン系薬の特徴です。
パーキンソン病は本質的にドパミン欠乏症であり、その働きを補うのが治療の基本ですが、薬にはそれぞれに長所と短所があるため、ほぼ全ての患者さんで薬を組み合わせて治療していく必要があります。治療薬の組み合わせは年齢、症状、進行度合いなどに応じて調整していく事がより不自由を減らすことに繋がります。
パーキンソン病の薬物治療の問題点
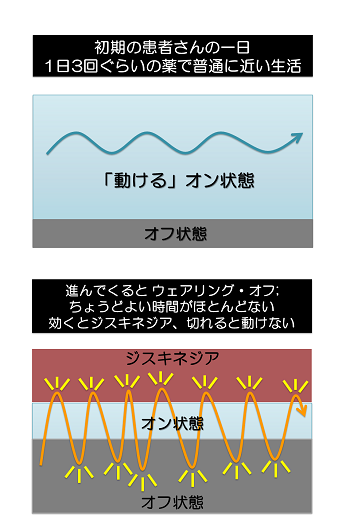
服用したL-ドパから変換されて作られるドパミンは、脳細胞の中に蓄えられて必要に応じて使われますが、貯蔵庫はドパミン神経細胞の中にあります。パーキンソン病患者さんでは、ドパミン神経細胞が減っており、その後も病気は進行していきますので、貯蔵庫は次第に減っていってしまいます。パーキンソン病の治療では、薬が効いていて動き易くなっている状態をオン、薬の効果が切れて症状が出て、動きづらくなってしまっている状態をオフといいます。パーキンソン病の経過とともに、ドパミンの貯蔵庫が減るのでL-ドバを1回服用した後の効果時間、すなわちオンの状態が短くなります。1日3回十分にL-ドパを服用しても薬の効果がつながらず、切れ目が出来て動きにくくなってしまうことを、ウェアリング・オフ現象と言います。パーキンソン病の症状が初めて発現してからウェアリング・オフ現象が出るまでの平均期間は、5年程度と言われています。
ウェアリング・オフ現象が出現すると生活が不自由になりますので、効果の切れ目(オフ)をなるべくカバーするために、薬剤の調整をすることになります。具体的には効きすぎ、すなわちジスキネジアに注意しつつ、L-ドパ服用の回数を増やす、ドパミンアゴニストを追加や増量する、L-ドパの作用を延長する薬を追加する、非ドパミン系薬剤を追加するなどです。薬剤調整によってウェアリング・オフがいったん治った後も、経過とともにオフが再出現しますので、再度薬剤調整が必要になります。このように、パーキンソン病では薬剤調整を継続的に繰り返して、体の動きづらさをカバーし、なるべく暮らしやすさを保つようにします。
パーキンソン病のデバイス治療:脳深部刺激療法、経腸L-ドパ治療
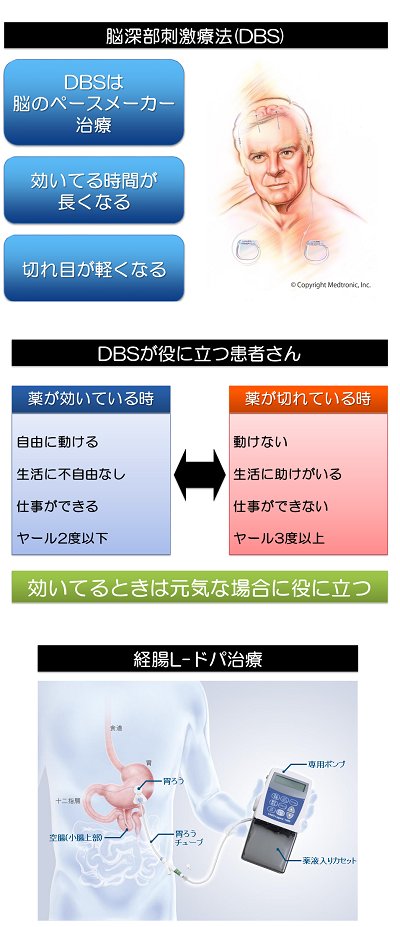
ウェアリング・オフが進んでいくと、薬剤調整を繰り返してL-ドパを服用する回数を増やしていっても、十分カバーできなくなっていく事があります。また、一日に何度も服用すること自体が難しくなったりします。そのような場合に脳深部刺激療法(DBS)と呼ばれる治療を組み合わせることがあります。DBSでは脳の深いところに電極を植え込みます。胸に植え込んだ心臓ペースメーカーに似た機器と接続して、脳内に電気刺激を送ります。これによって薬が切れたオフの症状を軽くします。つまり、DBSは持続的に効く薬のように作用して効果を肩代わりします。これによって薬の減量やウェアリング・オフを軽くすることを図ります。薬の調整と組み合わせることによってジスキネジアも軽くなります。DBSは薬と同じように症状を軽くする治療であり、パーキンソン病の進行を止めたり遅くしたりする作用はありません。また、薬に完全に取って代わることもできず、DBSを導入した後も治療の基本は薬であることに変わりはありません。ただし、DBSの効果はほぼ永続的でオフを軽くする効果はずっと続きます。よいタイミングでのDBS導入はその後の薬物治療を容易にします。
DBSの主な問題点は認知機能障害です。これはパーキンソン病の進行に伴う認知機能障害が、DBS導入を機会に顕在化する、すなわち隠れていた問題点がはっきりしてくることによるものがほとんどと考えられています。実際、DBSを導入したパーキンソン病患者さんと導入しなかったパーキンソン病患者さんの間での認知障害発生率は同じであることがわかっています。とは言え、よりよい治療を目指してDBSを導入する以上、認知機能障害が発現するのは望ましくありません。DBSの導入前には認知機能の予備能、つまり余力が十分あるかどうかを調べます。
一般にDBSを導入して薬物治療と組み合わせて治療していく事によって良好な経過が期待できる条件としては、発症した時が50歳代半ばまでで、薬を調整してもウェアリング・オフで困っている60歳代半ばぐらいまでのパーキンソン病患者さんであることが知られています。
DBSと似た効果を持つ治療として経腸L-ドパ治療があります。L-ドパを口から服用すると、小腸の上部から吸収されて体内に入ります。この時にアミノ酸が体内に取り込まれる仕組みが使われます。このため、空腹だと体内に素早く取り込まれますが(空いている電車に乗るイメージ)、満腹だとなかなか取り込まれません(満員で電車になかなか乗れないイメージ)。朝早くのL-ドパはよく効くけど、その後は効きが悪くなるのはこのように食事が大きく関与しています。経腸L-ドパ治療では胃瘻から差し込んだチューブが小腸まで届くように設置します。チューブの先端からL-ドパをポンプで持続的に送り込むことによって、L-ドパの効果を安定させます(電車が混んでいても常に最前列で乗れるイメージ)。経腸L-ドパ治療でもDBSと同様にオフが軽くなりますが、脳の手術は不要である一方で胃瘻が必要になったり、体内植え込み式のDBSと異なりポンプの常時携帯が必要であったりするため、病状や生活に応じて向き不向きを考える必要があります。
パーキンソン病の運動療法
パーキンソン病になってからの経過をよく保つために、運動が大きな役割を果たします。パーキンソン病の主な症状は動きにくさや歩きにくさですから、症状が出た時点で患者さんの運動量は低下しています。実際には、前触れ症状の段階から運動量の低下は少しずつ始まっています。運動量の低下は筋肉や骨の衰えの原因となり、要介護や寝たきりのリスクになってしまいます。だから、意識してなるべく体を動かさないといけないのです。パーキンソン病だということがわかったら積極的に運動を始めましょう。むしろ、病気になる前よりも運動するんだというくらいの気持ちをもちましょう。薬を服用しても動かなければ身体は衰えます。運動は薬治療と同じくらい大事です。
どんな運動をしたらいいの?ということが疑問になります。パーキンソン病の症状を良くすることが確かめられた運動は色々あり、社交ダンスや太極拳などが有名です。でも、好きじゃないと続けられないし、教室に通えないから運動できないのも本末転倒です。まず何でもいいから1日30分以上運動を始めることをお勧めしています。若い患者さんの場合は、ジムトレーニングやスポーツもいいでしょう。年配の患者さんの場合は、ウォーキングや近隣の山歩きなどから。水泳やヨガなどの全身運動は体幹の筋力を強化して姿勢の悪化を防ぎます。パーキンソン病の患者さんは、動くボールを使うと体が動きやすいので、テニスや卓球が良いことも知られています。ビデオプログラムや体を動かすゲームも役に立つでしょう。まず始めること、それを続けることが大事です。
パーキンソン病患者さんのための運動療法としてLSVT® (Lee Silverman Voice Treatment)という方法があります。運動機能の訓練と言語機能の訓練があり、それぞれLSVT® BIG、LSVT® LOUDと呼ばれます。LSVT®では専門の先生の指導を受けながら集中的に訓練します。
パーキンソン病患者さんに伝えたいこと
パーキンソン病は進行性の病気であり、これまでに治った患者さんは知られていません。原因であるドパミン神経細胞の減少を止めたり遅くしたりするための研究が世界中で続けられていますが、確立されたものはまだありません。一方で、症状を軽くする治療は大きく進歩して寿命はずいぶん延びました。ただ、治療が不十分だと生活が不便になり、毎日がつらくなってしまいます。パーキンソン病だとわかった患者さんは「なぜ自分だけが?」「なにか悪いことをした?」と言った見えない怒りや悲しみに満ちた疑問にとらわれてしまいがちです。状況を打開できるのは治療であり、積極的な運動であり、前向きに取り組む姿勢です。パーキンソン病になったのは患者さん自身も含め誰のせいでもありません。有意義に人生を生き抜くために取り組んでいきましょう。パーキンソン病と取り組む主人公は皆さん自身です。
キーワード
パーキンソン病、パーキンソン症候群、脳深部刺激療法(DBS)、デバイス治療
医療連携について
パーキンソン病総合治療センターでは医療連携を積極的に進めます。初期の患者さんでは、精査入院で診断と治療の導入を行います。治療が軌道に乗って安定した後は、かかりつけ医の先生で治療を継続頂くとともに、定期受診で病状を確認していきます。年月とともに治療の変更が必要になった時、病状の変化などで診断の見直しが必要になった時も、入院で薬剤調整や再精査を行います。いずれの場合も、その後の治療はかかりつけ医の先生と連携して進めます。
関連リンク
連絡先
- TEL
- 外線:0561-62-3311(代表)
- 内線:23510 神経内科医局