〒480-1195 愛知県長久手市岩作雁又1番地1
概要
やるじゃん!愛知医大
これが私たちのスローガンです。
高度・先進医療のみならず、どこでもできる治療でも、安全に、特に体に負担をかけずに治したい人のために、あらゆる努力をいたします。実績を誇るスタッフが皆さんの健康を守ります。
脳神経外科の仕事
脳神経外科は,脳、脊髄、末梢神経系およびその付属器官(血管、骨、筋肉など)を含めた神経系全般の疾患のなかで、主に外科的治療の対象となりうる疾患について診断、治療を行う科とされています。一般的には、脳卒中,脳腫瘍,頭部外傷などについて、頭を開けて手術するのが主な仕事と思われていますが、現在手術治療は大変多様な新しい方法が開発されてきています。特に脳血管障害については、カテーテルで病変を治療する脳血管内治療の比率が高くなってきました。当院では2017年に開設された「脳血管内治療センター」を軸として、症例数は右肩上がりに上昇しています。また、脳腫瘍や脳内血腫の手術についても、頭蓋骨の穴から内視鏡を差し込んで手術する「神経内視鏡手術」が行われています。これらの「低侵襲医療」は社会のニーズが急速に高まっており、当院では積極的に取り入れております。特に今年からは最新の機器と機材を用いることで、極めて安全な治療を提供できるようになっています。
また当院では、我が国でも対応できる施設の少ない頭蓋底や脳深部の疾患の手術も行っていますが、これらの大変困難な手術についても、なるべく開頭範囲を小さくして、出血や容姿に配慮したからだにやさしい手術を心がけています。さらに当院では伝統的に脊椎脊髄疾患の外科治療力を入れており、その実績は定評があります。近年「脊椎脊髄センター」を発展させ、あらゆる脊椎脊髄疾患に対応できるための最新機器を導入し、スタッフも充実いたしました。
当院では、適応を厳格に守り、無理な治療を行うことをせず、手術に際してはよく患者さんご本人、ご家族とお話をして、患者さんが最も納得いただける「患者様ファースト」の医療を行っております。また、手術後の全身管理や外来でのフォローアップ、さらにリハビリテーションについての施設紹介や医療連携についても、専門医が責任をもってあたらせていただきます。この姿勢が広く認められるようになり、最近は遠方や海外からの患者さんもご紹介いただいております。「やるじゃん!愛知医大」をスローガンとして、他ではできない最新のしかも効果の高い医療を提供させていただきます。
診療部門からのごあいさつ
愛知医科大学病院脳神経外科は、新元号「令和」とともにブラッシュアップされました。従来の脊椎脊髄外科の伝統を受け継ぐとともに、2017年より開設された脳血管内治療センターの一層の発展を目指します。神経内視鏡手術のエキスパートを迎えて脳腫瘍外科も充実し、さらに幅広い脳神経外科疾患に対応できる体制が確立されました。合言葉は「低侵襲医療」であります。体にやさしい医療が現在各領域で求められていますが、我々は最小限の侵襲で行う脳神経外科手術を目指し、日々努力を続けています。今後は神経内科、循環器内科、小児科、リハビリテーション部などともタイアップして、小児、神経疾患の外科治療も行ってまいります。積極的に新しい挑戦は行っていきますが、安易に飛びつくのではなく、従来の方法の良さを見直し、結果のフィードバックから新たな発見をしていく姿勢も大事にしたいと思います。また安全第一をモットーに、患者、家族の意思を尊重し、有効かつ無理のない治療を心がけてまいります。
主な対象疾患
- 脳血管障害
- 脳腫瘍
- 脊髄脊椎疾患
- 末梢神経絞扼障害
- 頭頸部外傷
- 先天奇形
- 水頭症
- 機能的疾患
- 末梢神経疾患
高度な専門医療
高度な医療
脳血管内治療
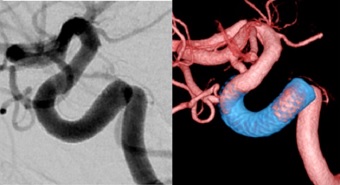
血管内治療とは,脳の病気に対して皮膚を切ったり頭蓋骨を割ったりすることなく,血管の中からアプローチする新しい手術法です。もともと脳血管撮影という,脳の血管をカテーテルと呼ばれている細い管と造影剤を使って撮影する検査から発展した手術法です。従来の開頭法による手術では治療困難であった様々な疾患が,この新しい方法によって治療可能となってきました。当院ではフローダイバーターという特殊なステントを用いた大型動脈瘤の血管内治療や、動静脈奇形や硬膜動静脈瘻といった複雑な血管の異常に対しても良好な治療成績をあげています。また緊急の再開通が必要な脳塞栓症についても、血栓回収療法を積極的に取り入れています。(脳血管内治療センターの紹介をご参照ください)
脊髄脊椎手術
脊椎の手術は脳神経外科でも整形外科でも行っていますが、当院では脊椎脊髄センターとして、両科がタッグを組んで、患者さんに最良の治療を施せるような体制になっています。とくに今年からオーアームという術中に病変の位置や治療効果を判定するためのCT装置が手術室に導入され、より安全な治療を提供できるようになりました。さらに側湾症や多脊椎間に及び変形性脊椎症、脊髄腫瘍など他では困難な症例も治療ができるスタッフが揃っています。
神経内視鏡手術
胃カメラなどでおなじみの内視鏡を頭の中に挿入して、最小限の開頭で脳の疾患を治療する方法です。上記のように下垂体腫瘍や脳深部の腫瘍に対し適用されているほか、脳出血や水頭症などの疾患にも応用されます。当院では脳外視鏡という新しい装置も取り入れ、頭蓋の内外から確実に腫瘍を取り除く画期的な方法に挑戦しています。
低侵襲手術
低侵襲手術とは、身体に加える手術侵襲をできるだけ少なくする手術法です。脳腫瘍手術においては、開頭する範囲をなるべく小さくしたり、内視鏡を用いて腫瘍を取り除いたりするやり方で行っています。脊椎脊髄疾患に対する手術では,神経組織へ到達するまでの開に存在する筋肉,骨,靱帯などを保存した状態で、術後の痛みや機能低下を防ぎます。また顔面痙攣や三叉神経痛のような脳神経の障害に対する機能的手術においても、コインほどの開頭で治療を行うようにしています。また脳血管内治療は開頭せずに血管の中にカテーテルをいれて行う究極の低侵襲治療法であり、当院では積極的に取り入れています。
専門外来
脳卒中・脳血管内治療外来
| 担当者 | 宮地 茂*,大島 共貴*,松尾 直樹 (全員脳神経外科専門医、脳神経血管内治療学会専門医 (*: 指導医、脳卒中専門医)) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 宮地 茂:毎週水曜日 午前 大島 共貴:毎週金曜日 午前 松尾 直樹:毎週木曜日 午前 |
脊椎・脊髄、末梢神経外来
| 担当者 | 原 政人,青山正寛 (全員 脳神経外科専門医、脊椎脊髄外科学会専門医、日本脊髄外科学会指導医) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 原 政人:毎週火曜日 午前 青山正寛:毎週火曜日 午前,木曜日 午前 |
脳腫瘍外来
| 担当者 | 渡邉 督*,岩味健一郎** (全員 脳神経外科専門医、代謝内分泌専門医)(*日本内視鏡学会技術認定医、**がん治療認定医) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 渡邉 督:毎週火曜日 午前 岩味健一郎:毎週月曜日 午前 |
脳血管外科外来
| 担当者 | 大須賀浩二 (脳神経外科専門医、日本脳神経外傷学会指導医) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 大須賀浩二:毎週月曜日 午前 |
小児脳神経外科外来
| 担当者 | 加藤美穂子,長倉正宗(脳神経外科専門医) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 加藤美穂子:第2週木曜日 午後 長倉正宗:第4週木曜日 午後 |
パーキンソン病・てんかん・水頭症外来
| 担当者 | 名倉崇弘(脳神経外科専門医、定位脳神経外科技術認定医) |
|---|---|
| 受診方法 | 直接受診していただくか,他院よりの紹介の方は医療連携を介して事前予約をお取りください。 |
| 診療日時 | 名倉崇弘:毎週金曜日 午前 |
診療・治療実績
過去5年間の外来患者数実績
| 2016年度 | 2017年度 | 2018年度 | 2019年度 | 2020年度 | |
|---|---|---|---|---|---|
| 延患者数(人) | 11,816 | 11,976 | 120,25 | 13,648 | 14,038 |
| 一日平均(人) | 48.6 | 49.1 | 49.3 | 50.2 | 56.4 |
過去5年間の入院患者数実績
| 2016年度 | 2017年度 | 2018年度 | 2019年度 | 2020年度 | |
|---|---|---|---|---|---|
| 延患者数(人) | 16,404 | 15,470 | 14,641 | 15,806 | 15,287 |
| 一日平均(人) | 44.9 | 42.4 | 40.1 | 43.3 | 41.8 |
過去5年間の手術実績
| 内容 | 2016年 | 2017年 | 2018年 | 2019年 | 2020年 |
|---|---|---|---|---|---|
| 脳血管障害 | 70 | 44 | 35 | 44 | 34 |
| 脳腫瘍 | 49 | 72 | 81 | 87 | 104 |
| 外傷 | 102 | 84 | 65 | 109 | 91 |
| 水頭症 | 39 | 23 | 33 | 27 | 26 |
| 脊椎脊髄疾患 | 188 | 136 | 103 | 181 | 242 |
| 機能的疾患 | 9 | 14 | 18 | 29 | 20 |
| 先天奇形 | 13 | 18 | 13 | 2 | 2 |
| 血管内治療 | 54 | 129 | 187 | 231 | 229 |
| その他 | 44 | 28 | 19 | 11 | 32 |
| 総計 | 568 | 548 | 554 | 721 | 780 |
設備等
- 脳血管撮影装置:脳血管内治療センターの紹介をご参照ください
脳血管内治療センターのページはこちら - オーアームCTスキャン
- 神経内視鏡
- 神経外視鏡
主な疾患と実際の治療
くも膜下出血と脳動脈瘤
クモ膜下出血は,脳を取り囲んでいるクモ膜と脳の間に出血が起こった状態です。原因はほとんどの場合,脳を栄養する主要な動脈の一部が膨らんでできた動脈瘤(どうみゃくりゅう)が破裂することによって生じ,約30~50%の人が死亡するといわれています。手術により救命できても後遺症を残す場合も多く,もっとも恐ろしい成人病のひとつです。典型的な症状として,「これまでに経験したことがないような激しい頭痛」が急に起こりますが、重度な出血の場合には意識を失って倒れてしまいます。治療は再破裂しないように、破裂した動脈瘤の中に血液が入らないように処置します。方法としては,開頭手術(クリッピング術)と血管内手術(コイル塞栓術)があり,それぞれの方法に長所と短所がありますが,当院ではどちらの治療法も経験が多く,症例に応じてより安全で有効な治療法を選択しています。どちらの治療法も24時間対応可能で,術後は集中治療室で厳重な管理をし,良好な成績を収めています。最近では,脳ドックの普及により多くの未破裂の脳動脈瘤が発見されるようになりました。当院では,患者さんの年齢や全身状態,動脈瘤の大きさ,形,部位等を考慮して,手術による予防効果と合併症の発生率をよく検討し、手術適応については慎重に決定しています。充分に安全性を検討したうえで,患者さんご本人,ご家族と相談して最良の治療選択をさせていただくようにしています。
開頭手術(クリッピング術)
開頭をして動脈瘤の根元の部分をチタン製のクリップではさみ,血流が入ってこないようにする方法です(図1)。脳に障害を残さぬように細心の注意を払って手術用顕微鏡を用いて,時に脳の機能を正確に把握する術中モニタリングを駆使することで,より正確に,より安全な手術を行っています。最も広く普及している治療法ですが,動脈瘤が奥深い,大きい場合には困難となります。
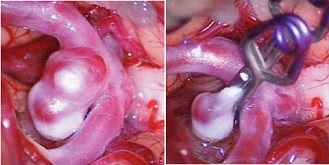
図1 クリッピング前 クリッピング後
脳血管内治療(塞栓術)
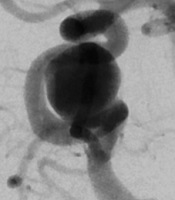
太ももの付け根の血管から治療用の細い管(カテーテル)を動脈瘤の中まで誘導して,細くやわらかいプラチナ製のコイルで動脈瘤を内側から詰める方法です(図2)。通常の開頭術に比べて体への負担が少ない治療法のため,高齢の方や,他の病気を合併している患者さん,あるいは開頭術が難しい場合にも応用可能です。また大型の未破裂動脈瘤については、適応がある場合にはフローダイバーター(図3)という特殊なステントを用いた治療を行っています(図4、5)
図2 75歳女性の未破裂内頸動脈流瘤
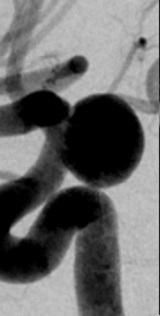
術前
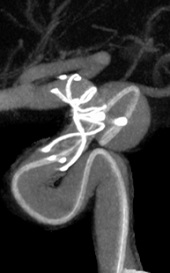
アシスト用ステントの留置
コイル塞栓
術後(完全閉塞)
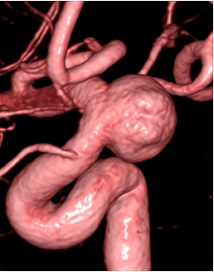
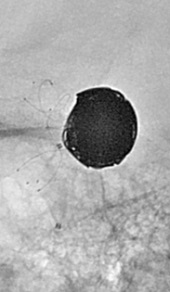
図3 フローダイバーター(Pipeline Embolic DeviceTM (Medtronic社))

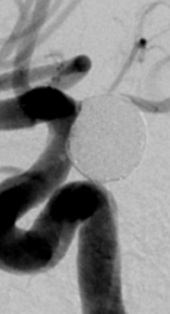
図4 パイプライン留置例1
術前
6ヶ月後(動脈瘤は完全に血栓化して消失している)
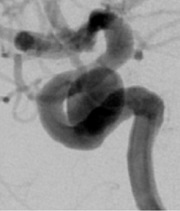
図5 パイプライン留置例2
術前
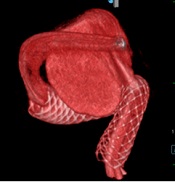
パイプライン留置直後
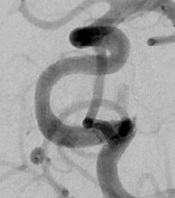
術後6ヶ月
脳内出血
高血圧症が原因で、脳を栄養する細い動脈が破れ、脳の中に血の塊(血腫)を生じる病気です。症状は出血した場所によって異なりますが、一般には半身麻痺、失語症(言葉が話せない)などが多く、重症になると意識もなくなります。当院では救命救急センターにて直ちに診断し,治療適応があれば迅速に手術を行っています(図6)。従来の開頭血腫除去術に加え,低侵襲な内視鏡による血腫除去術も行っています(図7)。比較的小さな出血の場合には止血剤の投与や血圧の管理等による保存的治療が選択されます。また,急性期が過ぎれば,リハビリテーション科とも協力をして,早期よりリハビリテーションを積極的に行っています。
図6
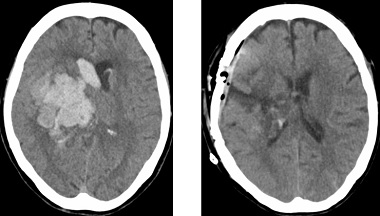
術前 術後
図7
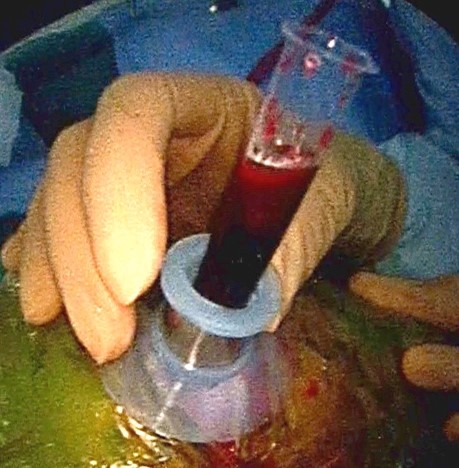
血栓の回収

硬性神経内視鏡
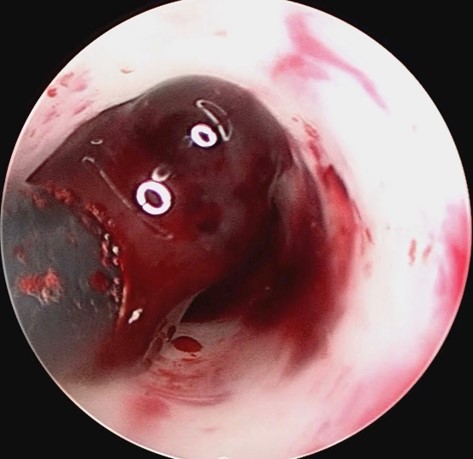
神経内視鏡でみた血栓
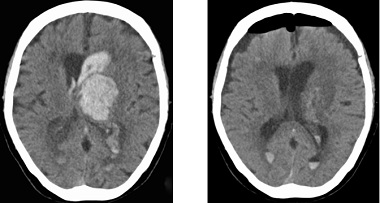
術前 術後
脳梗塞
脳梗塞は脳の血管が詰まって、その血管が栄養していた脳の一部が虚血(血液が来なくなること)に陥って、壊死(細胞や組織が死滅すること)してしまう病気です。大きく分けて三つタイプがあります。一つは脳の細い血管が動脈硬化などによって詰まってしまう脳血栓症(脳動脈硬化症)です。これは急性期にはt-PAという血栓(血の塊)を溶かす薬を使い、その後は脳梗塞に対する薬物療法を行います。
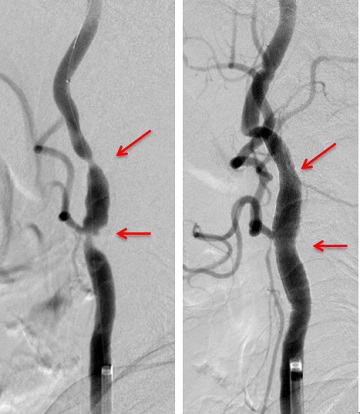
二つ目は、脳に向かう大きな血管が細くなり、血液の通りが悪くなって虚血に陥るパターンです。このような動脈の狭窄は通り道を開けてやる必要があるので、細くしている原因(多くは粥腫と呼ばれるコレステロールが血管壁にたまったもの)を取り除くか、強制的に中から拡げてやる治療が行われます。前者は血栓内膜剥離術といい、首のところで頸動脈を露出して、血管を開いて壁に溜まった粥腫をくり抜いて取り除く方法です(図8)。後者は血管の中からカテーテルを用いて、バルーンで病変部を拡張し、ステントと呼ばれる金属製の網状の筒を留置します(図9)。我が国では最近は後者のやり方が広く普及しています。また、頭の中の脳動脈が細くなってしまう場合もあります。この時も血管を拡張する治療が行われますが、治療に伴うリスクも高いため、適応はかなり限られています(図10)。一方、脳動脈の一部が完全に閉塞している場合には、再開通させることはできないので、頭蓋内外バイパス術(頭皮の血管と脳血管を吻合する手術)が行われます(図11)。
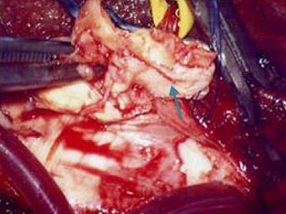
図8 頸動脈内膜剥離術(矢印が剥離された粥腫)
図9 我々の行っているステント留置の方法(二つのバルーンを用いたプロテクションシステム
(シートベルト&エアバッグ法)により血栓や粥腫の飛散による脳梗塞を防いでいます)
術前 術後
頸動脈狭窄に対するステント留置術(2箇所の狭窄部位(矢印)が十分拡張されている)
図10 一過性脳虚血発作で発症した頸部頸動脈狭窄に対するステント留置例
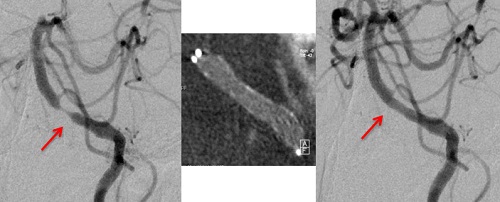
術前 術後
頭蓋内血管拡張用ステント (WingspanTM)を用いて狭窄部(矢印)の十分な拡張が得られている
図11 めまいで発症した脳底動脈狭窄に対するステントを用いた血管拡張術
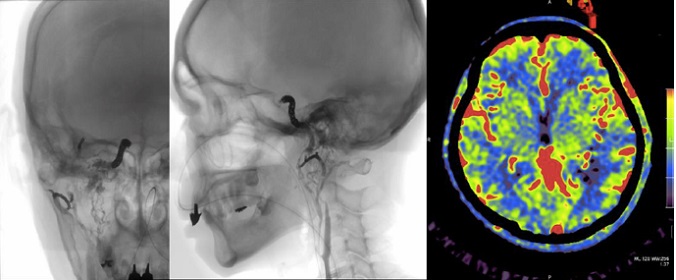
三つ目は心臓で発生した血栓が脳に飛んで起こる脳塞栓という病態です。この病気は広範な脳梗塞をきたし、重篤な後遺症を生じるため、緊急の再開通が必要です。最初の治療としては上記のt-PA静注療法が適用されますが、これは発症4時間半以内の投与が必要な上、治療効果も確実とは言えません。そこで現在推奨されているのが、血管内から血栓を取り除く血栓回収療法です(図12)。当院では救急隊,救命救急センター,脳卒中センターと連携して24時間いつでも対応できる体制をとっており、再開通率は80%以上で、機能予後良好例も約4割となっています。
図12 58歳女性 意識障害と左片麻痺で発症
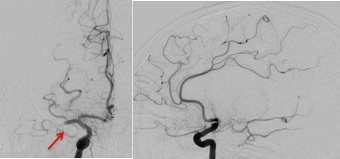
右内頸動脈撮影正面像 側面像
術前
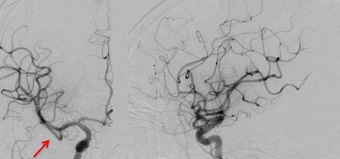
術後写真
発症から2時間半、血管撮影室に入室してから40分で完全再開通
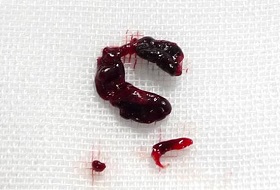
回収された血栓
このほかの脳血管障害についても脳血管内治療を多数行っておりますが、これについては脳血管内治療センターのページをご参照ください。
脊椎脊髄疾患
【神経外科医としての脊椎脊髄外科】
1)なぜ脊椎脊髄疾患を発症するのか
高齢化社会が到来して以降、私たち脊椎脊髄外科医のもとには多くの患者さんが紹介されてきます。それは何故でしょうか。
私たちは強い‘重力’のもとで生活しています。普通の生活をしているだけでも背骨(脊柱)は強い力に耐えなければなりません。そこで年齢を重ねていくと、最初に水分の多い椎間板に変化(変性)が来ます。多少安定性を失った背骨は安定性を取り戻すために周囲の靭帯(特に黄色靭帯)を太くして支えを強くしたり、関節に余分な骨ができて固めようとしたりします。筋力低下をきたすと、重力の影響をまともに受けてしまいますので、椎間板はさらに潰れて骨と骨が擦れ合い、余分な骨ができて脊柱管(脊髄や馬尾神経が通っているところ)に出っ張ってしまい神経に触ります。最終的には関節が固まってしまい背骨は安定するかもしれませんが、かなりの時間を要し、この間に‘神経症状’をきたすことになります。
2)脊椎脊髄疾患の病状について
私たちは、上記の加齢変化に対して外科的治療を行いますが、変化の程度は千差万別です。また、神経症状の原因が椎間板ヘルニアであったり、脊椎症(骨の出っ張り)、脊柱管狭窄症であったり、変性側彎症(背骨が横に曲がってしまうもの)、変性後側弯症(背骨が後と横に曲がってしまうもの)、辷り症であったりといろいろです。病名が同じであっても、実際はかなり病状が異なります。しかし、最近では脊椎固定術(世間一般が言うボルトでとめる手術)を行う施設が増えています。脊椎固定術は、すべての病態(症状の原因となっている部位の状態)に対応可能ですので、この流れに向かってしまうのも致し方のないことなのかもしれません。しかし、私たちは画一的な手術を行うことに疑問を抱いています。個性のように、人によって病状が異なるわけですから、‘病態に合わせた手術方法を選択すること’が本来の姿ではないかと考えています。これは、考えることが多方面にわたり非常に手間がかかりますが、最小限の手術で最大限の効果を上げることが出来れば、患者さんにとっては恩恵が大きいものと思います。いわゆるオーダーメイド治療ということになります。
3)手術方法について
どのような病態に対しても画一的な手術を行えば、その手技を早期に修得できます。しかし、脊椎固定術が必要であれば行い、必要がなければ減圧術(固定をしないで神経の圧迫を解除する手術)を行うなど、それぞれの病態に合わせた治療をすることが本来の医療であると考えています。多彩な手術を行うことは簡単ではありません。また、動きのある背骨に対してその動きを損なわない手術をしようと思えば、自然に低侵襲手術になっていきます。私たちが推し進めている低侵襲手術は、手術野も狭く、大変難度の高い手術です。経験を積むことにより、より確実な手術になっていくのですが、若い世代は最初からその技術を直接見ることにより、最初から経験値を高く持っていくことが可能です。上級医が後進の指導をし、技術を伝承することが医療の発展には必要です。若い世代の脊髄外科医に多彩な手術手技が受け継がれるよう、取り組みを強化していきたいと考えております。
4)手術で改善が期待できるもの
手術後にもしびれを訴える方は結構おられます。しびれは残ってしまうことが結構多いのも事実です。私たちは痛みと運動機能を何とか改善させたいと考えています。もちろん脊髄性(及び脳性)の痛みはかなり難治性で手術をしても治らない可能性が高いのも事実です。しかし、脊髄(と脳)が原因でない、馬尾・神経根・末梢神経が原因の痛みは高率に改善させられます。また、部位や罹病期間(症状が発生してからの期間)による差はありますが、運動機能の改善も期待できます。
5)症状を改善させるために必要なこと
1つ目は、‘確実な手術’ができているかどうか。2つ目は、それ以前の問題として、症状の‘原因部位を正しく診断’(高位診断)できているかどうかです。
もちろん手術は、神経への圧迫を取り除くことに主眼が置かれます。しかし、圧迫を取り除くことが困難な場所や病態があるのも事実です。私たち外科医が、確実に圧迫が解除できる技術をまずは身につけなければなりません。これは上級医の役割です。
次に診断ですが、意外に原因部位を同定することは困難なことがあります。しびれ・痛みの範囲が同じ様な場合でも、その原因部位が脊髄であったり、神経根であったり、‘末梢神経’であったりすることがあるのです。神経学的診察をすることによってある程度は診断可能です。しかし、原因が1つではなく、2つあるようなことも稀にはあります。私たちは、しびれ・痛みの原因となっている部位を手術治療で改善させることができると判断したら、それがどこであろうと手術治療で何とかしようという姿勢で診療を行っています。もちろんすぐに手術をするわけではなく、薬物治療などを行っても良くならないもの、症状が進行しているものにのみ手術を勧めています。
【手術対象にしている疾患】
当科では頭蓋頚椎移行部(頭から首に移行する部分)から腰仙椎にいたるすべての脊椎領域および末梢神経の手術を行っております。具体的には下記のとおりです。
・・・個々の疾患に関しては、愛知医科大学脊椎脊髄センターホームページをご参照ください。治療方法を詳しく記載してあります・・・
- 脊椎変性疾患:頚椎椎間板ヘルニア・変形性頚椎症・腰椎椎間板ヘルニア・腰部脊柱管狭窄症・不安定腰椎症、脊柱後側弯症
- 脊柱靭帯骨化症: 後縦靭帯骨化症、黄色靭帯骨化症
- 脊髄腫瘍: 髄内腫瘍(神経上衣腫,血管芽細胞腫,星細胞腫など)、硬膜内随外腫瘍(神経鞘腫,髄膜腫など)、硬膜外腫瘍(下記に示す脊椎腫瘍,血液腫瘍,神経鞘腫,神経線維腫,髄膜腫など)
- 脊椎腫瘍(硬膜外腫瘍の一つ): 転移性脊椎腫瘍(肺癌,腎癌、乳癌などの転移)、脊椎原発性腫瘍(脊索腫,骨軟骨腫など)
- 脊髄血管奇形: 硬膜動静脈瘻、硬膜上動静脈瘻、脊髄辺縁部動静脈瘻,脊髄動静脈奇形(日本脊髄外科学会ホームページ参照)
- 頭蓋頚椎移行部病変 (環軸椎亜脱臼,頭蓋底陥入症など)
- 脊髄・脊椎外傷 (脊椎脱臼骨折,脊椎圧迫骨折,脊椎粉砕骨折など)
- 脊椎感染症(化膿性脊椎炎など)
- 先天奇形 (キアリ奇形,脊髄牽引症候群など)
- 末梢神経絞扼障害: 手根管症候群、肘部管症候群、ギオン管症候群、胸郭出口症候群、後骨間神経絞扼障害、肩甲上神経絞扼障害、梨状筋症候群、腓骨神経絞扼障害、足根管症候群、前皮神経絞扼障害など
全国レベルの学会で講演・抗議している手術方法を以下に記します。
I. 低侵襲手術
1) 経椎体的椎間孔拡大術(いわゆるkey hole(キーホール)surgery、固定をしない頚椎前方減圧手術):対象疾患は頚椎神経根症(椎間板ヘルニア、頚椎症による)
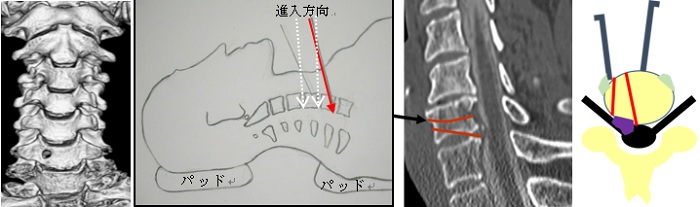
直径5-6mmの小さい穴を設け、奥に行くにしたがって大きくしながら椎間孔(神経根の出口)を広げ、椎間板ヘルニアや骨棘などの圧迫物を取り除く手術です。赤い矢印の方向で、赤い線の範囲で削っていきます。
椎体間の椎間板が温存されますので、頚椎の動きを損ないません。しかし、狭い手術屋なので、技術的には困難です。
以下は手術中の写真です。ドリルの径は2mmです。色の違いで進む方向を確認しながら奥に進みます。後縦靭帯を摘出すると、硬膜と神経根が見えます。
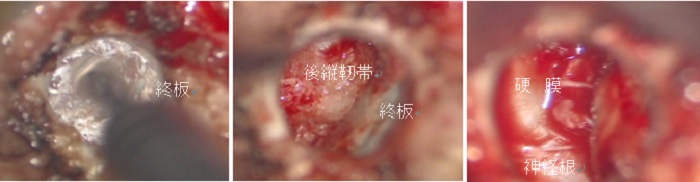
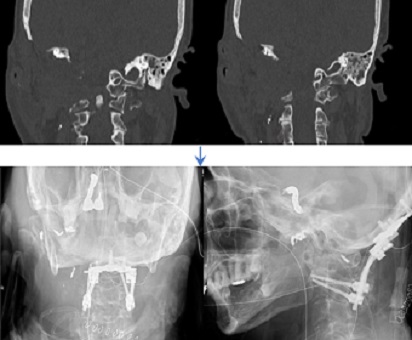
2) 骨形成的骨化後縦靭帯摘出術(これも固定をしない頚椎前方減圧手術で、一度切り出した椎体を最後に戻して脊柱を形成します。高難度手術です。):対象疾患は頚椎後縦靭帯骨化症
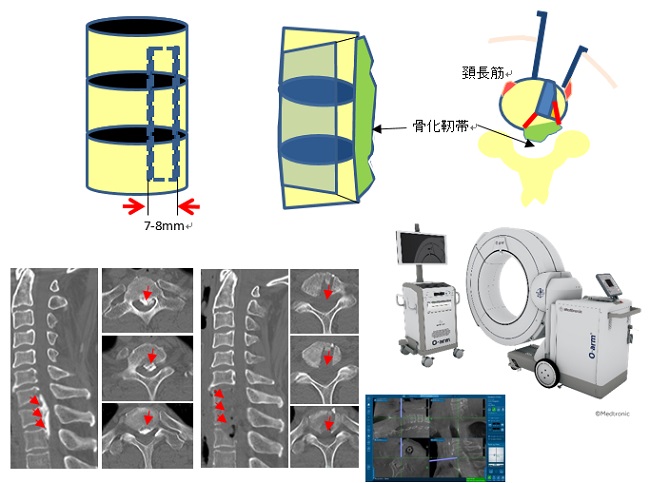
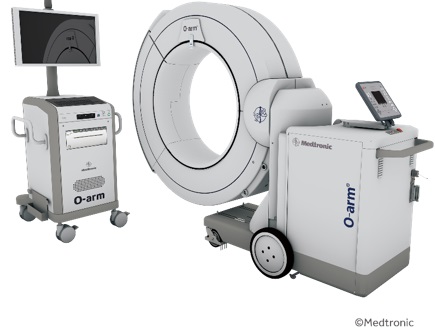
非常に狭い手術野での手術で、高難度手術です。術中CT(O-arm)を撮影し、これをナビゲーションと連動し手術を行います。愛知医科大学では2019年7月に新型のO-arm IIが導入されます。
3) 可及的神経温存神経鞘腫摘出術
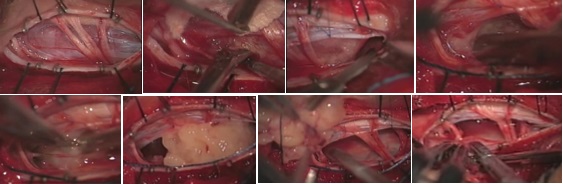
上図は、脊髄にできた(硬膜内随外)神経鞘腫です。正常な神経細根(rootlet)を剥離して、傷つけないようにして腫瘍を摘出していきます。腫瘍化した神経を同定し、これを切断して腫瘍を全摘出します。正常神経はすべて温存されています。
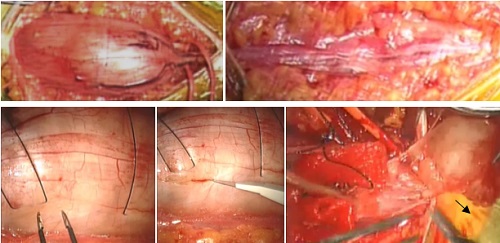
上図は、比較的太い末梢神経(正中神経)にできた神経鞘腫です。上段左が腫瘍を露出したところです。神経が走行していないところを見つけ出し、腫瘍被膜(神経上膜と神経周膜)を切開して腫瘍を露出します。剥離していくと腫瘍化した神経(下段右端矢印)が見られ、これを切断して腫瘍を全摘出します。上段右が腫瘍を取り終えたところです。神経が温存されています。
II. 脊髄髄内腫瘍の手術(後正中溝経由、後側方溝経由)
III. 腕神経叢神経鞘腫摘出術 (非常に稀な疾患です)
IV. 胸郭出口症候群の手術(鎖骨上アプローチ)
V. 腓骨神経絞扼障害・足根管症候群などの末梢神経絞扼障害に対する手術
(慢性腹痛の中に前皮神経絞扼障害というものがあり、ほとんど認知されていないこの病気を知っている小児科や内科などの医師から、手術目的で紹介されてくることがあります。)
*2019年7月に導入されたO-arm II (オーアーム2)について
手術中にO-armでCT画像が撮れ、この画像をナビゲーションシステムに転送し、手術中の体位でナビゲーションができるため、より‘正確’で、‘安全性’が高くなります。これをリアルタイムナビゲーションといいます。
適応疾患は、頚椎・腰椎すべり症などの脊柱不安定症や、脊柱側弯症、脊柱後側弯症などであり、スクリュー固定(世間一般でいうボルトでとめる手術)を行う際に威力を発揮します。その他に、頚椎後縦靭帯骨化症での骨化靭帯摘出において、また再手術例など、解剖学的構築が崩れてしまっている場合の減圧術(圧迫を解除する手術)にも使用します。非常に狭い手術野でのキーホールサージェリーも、若手医師ができる工夫として、顕微鏡画面の中にナビゲーションを組み込んでできるようにする取り組みを行っていきます。
旧O-armと比べてO-arm IIの利点はいくつかあります。
低被曝モードでの撮影が可能となっており、旧O-armと同等の画像がこれまでの半分近くの放射線量で撮影可能です。したがって、通常撮影をすると画質がきれいになっています。また、ナビゲーションとの連動も改良され、画像転送時間の短縮とともに利便性も向上しています。
上記につきましては,脊椎脊髄センターのページをご参照ください。
顔面けいれん,三叉神経痛
顔面けいれんは、自分の意志とは関係なく顔面にピクツキが出現する病気です。最初は軽度ですが、徐々にピクツキが目の周りから口の周りへと拡大し、長時間出現するようになり、目が閉じてしまったり、口元がひきつることもあります。原因は脳の深部で、顔面神経に蛇行した血管が接触することによって起こります。病気自体は生命にかかわるものではありませんが、症状が重度になると人前に出るのが億劫になったりして、正常な日常生活が脅かされることがあります。治療法としては、ボツリヌス毒素注入による保存療法と手術療法(微小血管減圧術)があります。ボツリヌス毒素注入は、顔の筋肉にボツリヌス毒素を薄めて注射し、筋肉を麻痺させる治療法です。根治療法ではありませんが症状がかなり緩和されることが多いです。ただし3-4ヶ月に一回は注射をしなければなりません。3-4ヶ月ごとの注射が困難な場合や、注射による症状改善が芳しくない場合は手術療法の適応となります。
三叉神経痛は突発的な痛みが顔面にはしる病気です。洗顔や歯磨き、髭剃り、食事などで誘発されます。症状がひどくなると痛みによって歯磨きや食事ができないこともあります。原因は脳の深部で、三叉神経に蛇行した血管が接触することによって起こります。三叉神経痛自体も生命にかかわるものではありませんが、痛みにより日常生活が脅かされることがあります。治療としては内服療法による保存療法と手術療法(微小血管減圧術)があります。最近では内服薬も発展し、内服による保存療法のみでずいぶん改善される方も多く見えますが、それでも症状が芳しくない場合は手術療法の適応となります。
顔面けいれん、三叉神経痛に対する微小血管減圧術
顔面けいれん、三叉神経痛に対する根治療法として微小血管減圧術があります。神経を圧迫している血管を見つけ、テフロンという綿や医療用ののり(フィブリンのり)を用いて、血管の走行を変化させ、神経の圧迫をなくすのが目的です。
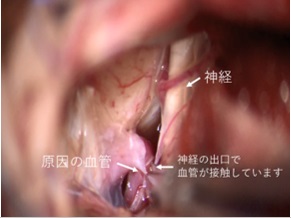
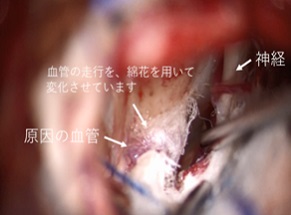
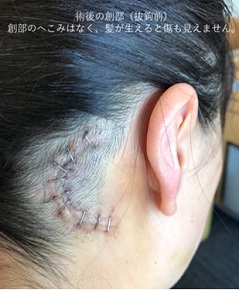
当院では確実で安全な手術のため、聴力や手足を動かす神経などの手術中のモニタリング(ABR、AMR、MEPモニタリングなど)を行っています。 耳の後ろに6cm程度のCの字の切開をおいて行います。髪の中で切開を行うため、手術後に傷はほとんど目立ちません。
あと一つは,対症療法としてのボツリヌス毒素治療がありますが,数ヶ月しか効果が続きませんので,繰り返し治療が必要となります。
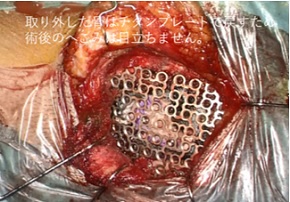
皮下の筋肉をできるだけ傷めないように心がけ、筋肉を剥離して頭蓋骨に到達します。頭蓋骨を500円玉程度の大きさで取り外して手術は行います(鍵穴手術)。多くの場合、整容面に配慮して、取り外した頭蓋骨は最終的にチタン製のプレートを用いて固定するため創部がへこむなどの問題が軽減されます。小脳をよけながら顔面神経、三叉神経に到達しますが、この際も脳ベラという小脳をよける器具は可能な限り使わずに神経をみるため、脳ベラによる小脳圧迫に伴うめまいや嘔吐などの術後症状や聴力障害などの合併症を軽減させることが可能です。
脳腫瘍
脳腫瘍は,最初から脳に発生した原発性脳腫瘍と,体の他の部位のがんが転移してきた転移性脳腫瘍とに分けられます。原発性脳腫瘍も体のほかの部分の腫瘍と同じように,良性,悪性腫瘍に分かれます。
脳腫瘍は頭蓋骨の内側に生じるため,ある程度の大きさになると,腫瘍の種類に関係なく共通した症状が現れます。頭痛,嘔吐,目のかすみが代表的な症状で,これは頭蓋内圧亢進症状と呼ばれています。痙攣発作も脳腫瘍の初発症状の一つで,大人になってから初めて痙攣発作が生じたら,脳腫瘍を疑う必要があります。また,脳腫瘍の発生した部位の働きが障害されて,麻痺や言葉の障害,性格変化など様々な症状が出現してきます。また,下垂体に腫瘍が発生すると,ホルモンの過剰分泌症状 (無月経・顔貌や体型の変化など)も出現します。たとえ良性腫瘍であったとしても腫瘍の部位,大きさにより命を左右しかねないのが脳腫瘍の特徴です。無症状の場合は経過観察されることもあります。治療を必要とする場合には手術が基本となります。
手術においては、顕微鏡や外視鏡、神経内視鏡を用いて腫瘍を詳細に観察しながら摘出します。ニューロナビゲーションシステムにより手術中の部位をMRI画像で確認し,蛍光診断にて腫瘍を光らせることで精密な手術が可能となりますし、術中に体性感覚誘発電位や運動誘発電位などの神経刺激を行いれば、神経症状の悪化を予防することが可能となります。こうした最新の機器を用いて、最大限の腫瘍切除を正確かつ安全に行うことを心がけています。
ニューロナビゲーションシステム
術中のモニタリング
手術においては,ニューロナビゲーションシステムを用いて,最小限の開頭を行い,手術中の部位をMRI画像で確認しながら,また,術中に体性感覚誘発電位や運動誘発電位などの神経刺激を行いながら,神経症状の増悪することなく,また,神経内視鏡を併用し最大限に腫瘍を切除することに心がけています。
術後補助療法として,化学療法や放射線治療(外照射や定位放射線治療)を放射線科と伴に治療計画しています。
代表症例
症例1 非機能性下垂体腺腫
視力視野障害を主訴に眼科で精査後、当院へ紹介となる。
経鼻内視鏡手術にて腫瘍を全摘出し、視力視野も改善した。
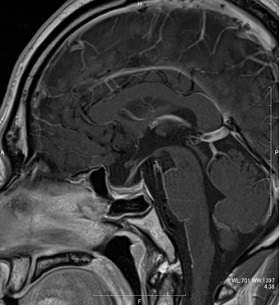
術前造影MRI
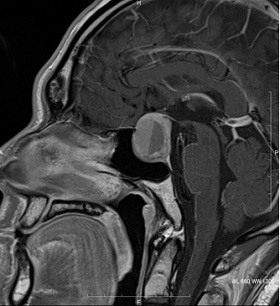
術後造影MRI
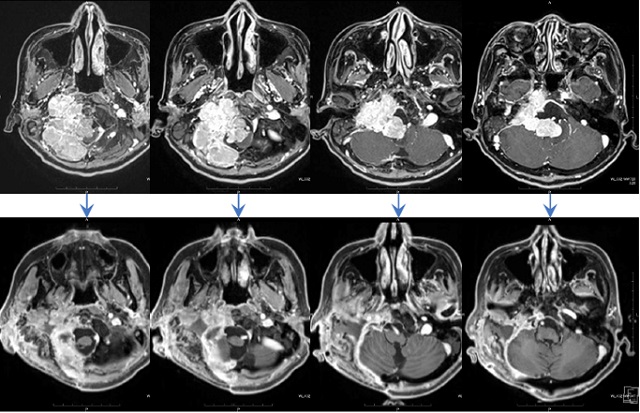
症例2 聴神経腫瘍
進行する耳鳴を主訴に耳鼻科で精査を受け、小型の聴神経腫瘍を指摘された。
聴力を温存した腫瘍切除を希望された。
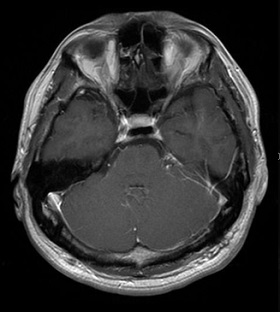
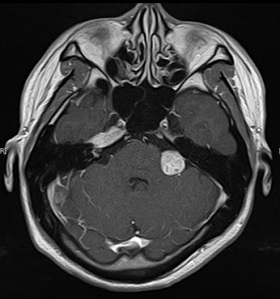
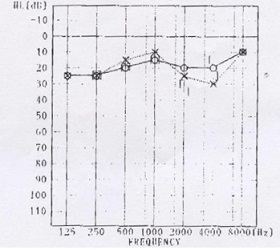
術前造影MRIと聴力検査
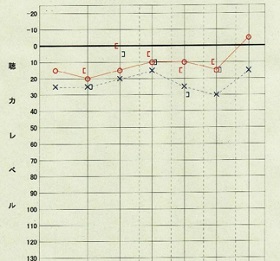
術後造影MRIと聴力検査
症例3 聴神経腫瘍
進行性の聴力低下・顔面の痺れ・平行感覚障害にて耳鼻科で精査を受け、当院へ紹介となった。顔面神経を温存して腫瘍の全摘出を行った。
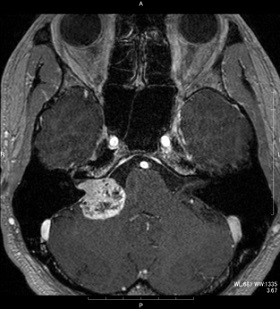
術前造影MRI
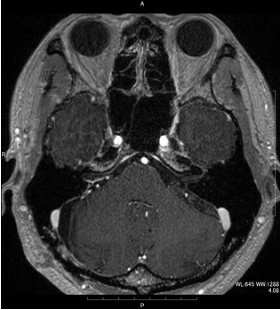
術後造影MRI
症例4 当院脳神経外科の総力をあげて治療した症例
63歳女性。誤嚥性肺炎にて前医へ入院。発汗・るい痩著明で、入院後も肺炎を繰り返した。経口摂取も困難となり、左上下肢麻痺も進行。精査の結果、右頭蓋頸椎移行部を主座とした腫瘍を指摘された。症状の進行が急速で内科的治療への反応も乏しく、気管切開後に当院搬送となった。
腫瘍は血流豊富であるとともに頭蓋頸椎移行部に浸潤していたため、腫瘍栄養血管塞栓術・腫瘍摘出術・後頭骨頸椎固定術からなる3段階の手術を行って患者を救命し得た。
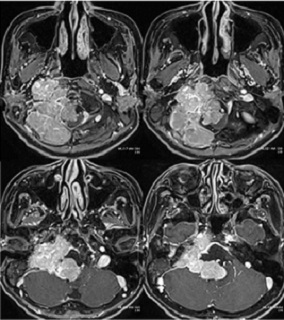
MRI T1(CE)
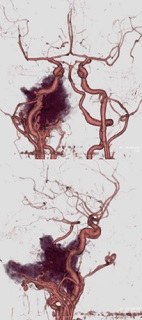
3DCTa
小児神経外科疾患
当科では当院小児科,周産期母子医療センターと連携しながら脳腫瘍,脊髄腫瘍,神経外傷,先天奇形,二分脊椎,脊椎脊髄疾患,水頭症,脳血管障害,頭蓋骨早期癒合症など小児神経外科疾患に対しても取り組んでいます。また,近隣の小児神経外科専門施設と連携しながら患者さんにとって最も良い状況で手術を受けられるように取り組んでいます。
水頭症(正常圧を含む)
水頭症という病気は、脳脊髄液という脳や脊髄周囲を循環する液体の吸収障害・循環障害に起因して脳深部にある脳室というスペースの拡大を引き起こす病気です。
引き起こされる主な症状として、以下3つがあります。
- 歩きにくさ
- 認知症
- 失禁
水頭症は大きく以下の2つに分類されます。
(1)非交通性水頭症:
頭蓋内出血、感染、腫瘍、外傷後に生ずる髄液循環の障害により起こる水頭症
(2)交通性水頭症:
脳室内に閉塞原因を認めないもの
(1)に挙げたような頭蓋内出血、感染、腫瘍のような病気経験の無い方でも、発症する水頭症疾患として(2)に含まれる正常圧水頭症という疾患があります。先に挙げた症状(歩行障害、認知症、失禁)を認める方は脳神経外科外来へ御相談ください。
【検査について】
頭部CT、MRI画像検査所見としては、脳深部にある脳室というスペースの拡大や頭頂付近の脳溝(脳表面の溝、しわ)の狭小とシルビウス列拡大を認めます。
zCTやMRI検査の他に、診断のために髄液排液テストを行います。
局所麻酔下で、腰部脊髄硬膜(腰椎高さレベルの脊髄神経等を包む膜)に針を刺し、髄液を30ml程排液します。髄液排液前後の認知機能テストや歩行状態を評価し、髄液排液による改善が認められれば、手術治療による症状改善の可能性も高いと判断されます。
通常2日間の入院で検査を施行しております。
【治療について】
正常圧水頭症に対する一般的な外科的治療法として、全身麻酔下でシャント(短絡)手術を行います。
脳室腹腔短絡術(Ventricuro-peritoneal shunt:VPシャント術)
腰髄腹腔短絡術(Lumbo-peritoneal shunt:LPシャント術)
脳室(脳の深部にある髄液が灌流するスペース)または腰椎高さの脊髄液スペースにシリコーンゴム製のチューブを挿入し、もう一端を腹腔内に留置します。シャントチューブ全体は皮下を通し、体内に埋め込む形になり、また2-3㎝大の圧調整バルブで中継します。
通常1週間程度の入院で施行しております。
その他手術手技
超低侵襲内視鏡下脊椎手術
- 適応
- 椎間板ヘルニアが適応になります。
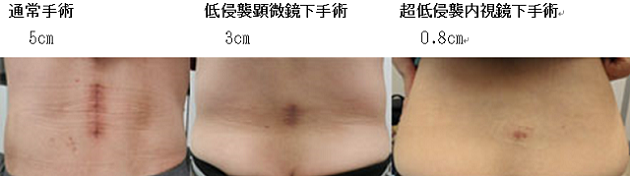
- 超低侵襲内視鏡下手術
- 8mmの筒に内視鏡カメラと鉗子を挿入し椎間板ヘルニアを摘出します。

- 実際の内視鏡手術画像
-
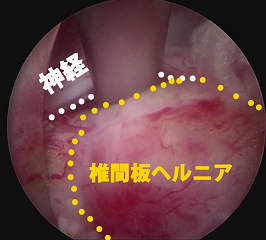
(1)神経と椎間板ヘルニアの境界を同定する
神経と腰椎椎間板ヘルニアの隙間を確認している。その隙間を同定することにより,神経を傷つけることなく椎間板ヘルニアのみを摘出する。 -
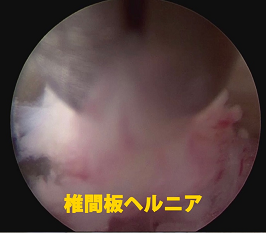
(2) 椎間板ヘルニア摘出
神経と椎間板ヘルニアの境界を同定後,ヘルニアのみを鉗子で引きずりだす。 -
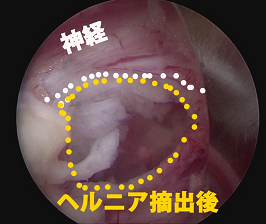
(3)ヘルニア摘出後
摘出前と比べて,椎間板からの圧迫が解除され,神経が摘出前より膨らんできて,視野にはっきり見えるようになったことがわかる。 - 腰椎MRI
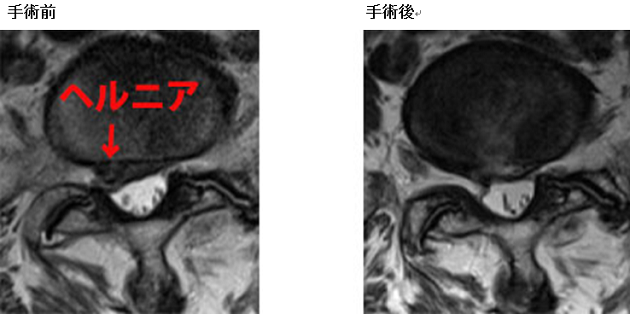
- 入院期間
- 術後状態によりますが,基本は3泊4日または,4泊5日の入院になります。
- 費用
- 超低侵襲内視下脊椎鏡手術についても,すべて保険診療です。
入院費用については,愛知医科大学病院 ホームページのトップページにある【入院のご案内】 → 【入院費用のご案内】をご覧ください。もしくは,受診日に1階16番総合受付にお申し出ください。いつもで相談にお越しください。
脊椎脊髄疾患が発症した場合,その病態をしっかりと把握する必要があります。様々な術式の中から長期的なことを見据えた上で適切な術式を選択し,手術に臨むようにしています。
外傷
頭部の外傷(頭のけが)は頭に外力が加わることで頭蓋骨や脳の損傷を来すことです。また、当院では脊椎脊髄センターを備えており、脊髄損傷にも対応しております。さらに、当院では愛知県で最大出動数を誇るドクターヘリを有しており、多くの重傷外傷に対応しており、救命救急科と連携を取り、軽症脳震盪から重症外傷まで24時間いつでも緊急対応できるような体制をとり、救命率の向上や後遺障害の軽減に全力を尽くします。一方で、近年は交通事故が減少する中、高齢者社会に伴う転倒・転落による頭部外傷が問題となっています。各科と協力しながら二次性全身症状を予防する最善の治療を提供し、術後の早期リハビリテーションを行い、患者様の社会復帰・日常生活復帰に貢献します。
代表的疾患
- 頭蓋骨骨折
- 脳を取り囲む頭蓋骨が外力により骨折を起こすことです。通常は保存的加療を行いますが、中には脳を覆う膜(硬膜)の損傷や陥没が重度の場合などでは手術を要することがあります。
- 脳振盪
- 外力により脳が揺さぶられることによっておこる一時的な脳の障害です。一過性の記憶障害や嘔吐、頭痛など様々な症状を来しますが、後遺症を残すことなく回復することがほとんどです。
- 脳挫傷
- 脳実質が損傷・挫滅・浮腫などを来すことです。脳内出血などを併発することもあり、損傷が強い場合には緊急手術を要します。
- 外傷性くも膜下出血
- 脳の表面にあるくも膜の下に出血をおこす状態です。保存的治療で軽快することが多いです。
- 急性硬膜外血腫
- 硬膜(脳を覆う膜)表面の動脈が損傷し、骨との間に出血が貯まる病態です。受傷直後は正常でも数時間以内に頭痛や吐き気、意識障害、麻痺など急激な悪化を来すことがあり、場合によっては手術が必要となることがあります。
- 急性硬膜下血腫
- 脳表の静脈の損傷あるいは、脳挫傷が原因で硬膜の下に血の塊が貯まることです。受傷直後から頭痛や意識障害など重度の神経障害を来すことがあり、手術が必要となることがあります。
- 慢性硬膜下血腫
- 軽微な頭部打撲をきっかけに硬膜と脳の間に徐々に血種がたまり、1~2か月後、脳の圧迫により麻痺や頭痛、認知症のような症状を引き起こすことがあります。手術をすることで症状が速やかに改善することが多いです。手術は局所麻酔で、小さな傷から骨に1.5cm程度の穴を開け、そこから管を入れることで血種を取り除きます。
- 脊髄損傷
- 脊骨に強い外力が加わることで脊骨の骨折や脊髄に損傷を引き起こす病態です。重傷の場合、回復が困難なことがありますが、状態に応じて不安定になった脊骨を固定する手術や脊髄の圧迫を除去する手術が必要となることがあります。
公開講座
公開講座について
2020年度脳神経外科学会 中部支部会主催 市民公開講座
日本脳神経外科学会中部支部会では学術集会の後に市民への啓発を目的として、市民公開講座を年1回実施してまいりました。しかしながら本年度は新型コロナ感染拡大に伴い、大規模な集会は禁止されておりますため、今回は会場での公開講座ではなく、別の会場で収録した内容をYou Tubeにて配信させていただきます。内容は脳腫瘍の新しい手術法、および脳卒中に対する最新の治療についてです。皆様の健康増進に役立ち、病気や治療への理解が深まりましたら幸いです。1時間ほどの講演ですが、どうぞ最後までご覧ください。
| 講演1 | 「穴からとる脳腫瘍」 渡辺 督(愛知医科大学脳神経外科准教授) |
|---|---|
| 講演2 | 「脳卒中にならないために:最新の血管内治療」 宮地 茂(愛知医科大学脳神経外科主任教授) |
お願い
治療に用いる器具は、年々改良されてより優れた製品が開発されています。これらの機能の新製品を用いるにあたり、手術を安全かつ円滑に行うために、当施設と契約を結んだ非医療従事者や製品メーカーのアドバイザーが立ち会うことがあります。患者さんご自身の個人情報は完全に保護されることはもとより、実際の器具の授受などに介入することはありません。何卒ご了承のほどお願い申し上げます。
また、当院は教育、研究機関として わが国の医療をリードしていく立場にある大学病院であります。したがって、当院での治療成績や先進的医療の結果については、極めて高い関心と期待が寄せられています。もちろん個人情報は一切出しませんが、患者さんの治療結果を含めた総合的な治療成績を学会や論文で発表することがあり、その場合患者さんの臨床データの一部を活用させていただくことがありえます。我々は最善の治療の提供を行った結果を国民に発信し、わが国の医療の発展向上に貢献することが責務と考えております。事情をご賢察の上、ご理解、ご協力賜りますようお願い申し上げます。その一環として日本脳神経外科学会が行うデータベース研究事業(JND)に参加しています。この事業は、日本全国の脳神経外科施設における手術を含む医療情報を登録し、集計・分析することで医療の質の向上に役立て、患者さんに最善の医療を提供することを目指しています。本事業の解析にご自分のデータを使用されることを拒否される方は、担当医にその旨お申し出下さいますようお願い致します。
キーワード
脳神経外科,脳卒中,神経外傷,脳腫瘍,脊椎脊髄疾患,小児奇形,水頭症,末梢神経疾患,低侵襲手術, 顕微鏡手術,脳血管内手術,脊椎脊髄手術、神経内視鏡手術,定位脳手術,神経血管減圧術,脳卒中センター,脊椎脊髄センター,脳血管内治療センター,周産期母子医療センター
医療連携について
愛知県尾張東部,名古屋市東部,西三河西部地区、東濃地区の各病院と綿密な地域医療連携を行っています。関連病院以外にもクリニックや、遠方の施設からも困難症例を中心に紹介が増えております。また、救急疾患については、24時間365日対応できる体制を整えており、特に脳塞栓症や重症外傷、意識のない危篤状態の患者さんについて緊急手術を積極的に行っています。また、ご紹介いただいた患者さんについては、当院での治療終了後は,御紹介元の病院,診療所様への逆紹介を推進しております。
関連リンク
連絡先
- TEL
- 外線:0561-62-3311(代表)
- 内線:36800 35外来 (9:00~17:15)
さらに詳細な情報はこちらで紹介しています